Příznaky autoimunitního onemocnění ne vždy hlasitě ohlašují svůj příchod. U mnoha lidí se rozvíjejí pomalu, například syndrom děravého střeva, aniž by si uvědomovali, že něco není v pořádku. A cesta k diagnóze může být dlouhá a frustrující.
Ve skutečnosti může trvat přibližně pět let, než se podaří získat oficiální autoimunitní diagnózu. Průměrný člověk navštíví 6 až 10 lékařů, než je autoimunita rozpoznána jako viník, zejména proto, že příznaky těchto onemocnění jsou různorodé a nejasné. Jak tedy můžete zjistit, zda trpíte příznaky autoimunitního onemocnění, a co s nimi můžete dělat?
Co jsou autoimunitní onemocnění?
Autoimunitní onemocnění je stav, který vzniká v důsledku abnormální imunitní reakce na normální část těla, při níž se uvolňují "autoprotilátky", které mylně napadají a ničí zdravé tělesné orgány, tkáně nebo buňky.
Existuje více než 100 typů autoimunitních onemocnění, která mohou postihnout téměř jakoukoli část těla. Například alopecie areata je autoimunitní kožní onemocnění, které způsobuje vypadávání vlasů. Autoimunitní hepatitida postihuje játra. Při cukrovce 1. typu imunitní systém napadá slinivku břišní. A při revmatoidní artritidě může imunitní systém napadat mnoho částí těla, včetně kloubů, plic a očí.

Mezi příklady autoimunitních onemocnění patří:
Celiakie
Celiakie je nejsilněji spojena s gastrointestinálními a lymfoproliferativními nádory. U celiakie je autoimunitní reakce způsobena ztrátou imunitní tolerance organismu vůči požitému lepku, který se nachází především v pšenici, ječmeni a žitu. To vysvětluje zvýšené riziko vzniku rakoviny trávicího traktu, protože trávicí trakt zahrnuje jícen, žaludek, tenké střevo, tlusté střevo, konečník, tedy všechny oblasti, kterými by požitý lepek při trávení procházel. Výskyt rakoviny trávicího traktu lze částečně snížit nebo eliminovat, pokud pacient odstraní lepek ze stravy. Celiakie navíc koreluje s lymfoproliferativními nádory.
Revmatoidní artritida
Imunitní systém produkuje protilátky, které se vážou na výstelku kloubů. Buňky imunitního systému pak napadají klouby a způsobují zánět, otok a bolest. Pokud se neléčí, revmatoidní artritida postupně způsobuje trvalé poškození kloubů. Léčba revmatoidní artritidy může zahrnovat různé perorální nebo injekční léky, které snižují nadměrnou aktivitu imunitního systému.
Systémový lupus erythematodes (lupus)
U lidí s lupusem se vytvářejí autoimunitní protilátky, které se mohou vázat na tkáně v celém těle. Při lupusu jsou běžně postiženy klouby, plíce, krvinky, nervy a ledviny. Léčba často vyžaduje každodenní užívání prednisonu, steroidu, který snižuje funkci imunitního systému.
Zánětlivé onemocnění střev (IBD)
Imunitní systém napadá sliznici střev, což způsobuje průjem, krvácení z konečníku, urgentní stolici, bolesti břicha, horečku a úbytek hmotnosti. Ulcerózní kolitida a Crohnova choroba jsou dvě hlavní formy IBD. IBD lze léčit perorálními a injekčními léky potlačujícími imunitní systém.
Roztroušená skleróza
Imunitní systém napadá nervové buňky a způsobuje příznaky, které mohou zahrnovat bolest, slepotu, slabost, špatnou koordinaci a svalové křeče. K léčbě roztroušené sklerózy lze použít různé léky, které potlačují imunitní systém.
Diabetes mellitus 1. typu
Protilátky imunitního systému napadají a ničí buňky produkující inzulín ve slinivce břišní. Po stanovení diagnózy potřebují lidé s cukrovkou 1. typu k přežití injekce inzulínu.
Guillain-Barre syndrom
Imunitní systém napadá nervy ovládající svaly na nohou a někdy i na rukou a horní části těla. Výsledkem je slabost, která může být někdy závažná. Hlavní léčbou Guillain-Barre syndromu je filtrace krve pomocí procedury zvané plazmaferéza.
Chronická zánětlivá demyelinizační polyneuropatie (CIDP)
Podobně jako u Guillain-Barre choroby i u CIDP imunitní systém napadá nervy, ale příznaky trvají mnohem déle. Přibližně 30% pacientů může být upoutáno na invalidní vozík, pokud nejsou včas diagnostikováni a léčeni.
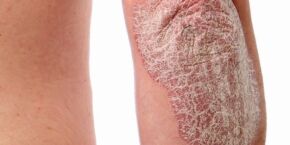
Lupénka
Při lupénce se v kůži hromadí krevní buňky imunitního systému zvané T-buňky. Aktivita imunitního systému podněcuje kožní buňky k rychlému množení a vytváří na kůži stříbřité šupinaté plaky.
Gravesova choroba
Imunitní systém produkuje protilátky, které stimulují štítnou žlázu k uvolňování nadměrného množství hormonů štítné žlázy do krve (hypertyreóza). Mezi příznaky Gravesovy choroby mohou patřit vypoulené oči, dále úbytek hmotnosti, nervozita, podrážděnost, zrychlený tep, slabost a lámavé vlasy. K léčbě Gravesovy choroby je obvykle nutné zničení nebo odstranění štítné žlázy pomocí léků nebo chirurgického zákroku.
Hashimotova tyreoiditida
Protilátky produkované imunitním systémem napadají štítnou žlázu a pomalu ničí buňky, které produkují hormon štítné žlázy. Vyvinou se nízké hladiny hormonů štítné žlázy (hypotyreóza), obvykle v průběhu měsíců až let. Mezi příznaky patří únava, zácpa, přibývání na váze, deprese, suchá pokožka a citlivost na chlad. Denní užívání perorální pilulky syntetického hormonu štítné žlázy obnovuje normální tělesné funkce.
Sklerodermie
Známá také jako systémová skleróza. Jedná se o autoimunitní chronické onemocnění pojivové tkáně, které způsobuje záněty kůže a dalších míst v těle. Tento zánět způsobuje, že tělo vytváří příliš mnoho kolagenu, což vede k viditelnému ztvrdnutí kůže a poškození cév a dalších vnitřních orgánů, jako jsou srdce, plíce a ledviny. Sklerodermii nelze vyléčit; cílem léčby je zmírnit příznaky a zastavit progresi onemocnění.
Vaskulitida
U této skupiny autoimunitních onemocnění imunitní systém napadá a poškozuje cévy. Vaskulitida může postihnout jakýkoli orgán, takže příznaky se značně liší a mohou se vyskytovat téměř kdekoli v těle. Léčba spočívá ve snížení aktivity imunitního systému, obvykle pomocí prednisonu nebo jiného kortikosteroidu.
Jaké jsou příznaky autoimunitních onemocnění
Mezi nejčastější příznaky autoimunitních onemocnění, na které byste si měli dát pozor, patří:
Mozek
bolesti hlavy
úzkost
mozková mlha
problémy s pozorností
Kůže
vyrážky na těle, červené boule na kůži obličeje a červené olupování kůže
akné
růžovka
ekzém
lupénka
dermatitida
Ústa a plíce
alergie
astma
sucho v ústech
časté nachlazení
Štítná žláza
problémy se štítnou žlázou, které mohou ukazovat na Hashimotovu chorobu (nedostatečně aktivní štítnou žlázu) nebo Gravesovu chorobu (hyperaktivní štítnou žlázu)
únava nebo hyperaktivita
přibývání nebo ubývání na váze
celkový pocit malátnosti
úzkost
Klouby a svaly
bolesti a slabost svalů
ztuhlost a bolest (může naznačovat příznaky revmatoidní artritidy nebo fibromyalgie)
Nadledvinky
pocit únavy
vyčerpání
Žaludeční a střevní trakt
gastrointestinální poruchy mohou ukazovat na dráždivý tračník
žaludeční křeče
plynatost
nafouklé břicho
průjem
zácpa
Pokud máte některý z těchto příznaků, neignorujte je v naději, že nejde o nic vážného nebo že samy odezní.
Jak se diagnostikují autoimunitní onemocnění
Aby mohlo být onemocnění považováno za autoimunitní, musí odpovídat Witebskému postulátu (poprvé zformulovaný Ernestem Witebským a kolegy v roce 1957 a upraven v roce 1994):
přímý důkaz přenosu protilátky způsobující onemocnění nebo bílých krvinek T lymfocytů způsobujících onemocnění
nepřímý důkaz založený na reprodukci autoimunitního onemocnění u pokusných zvířat
Nepřímý důkaz z klinických indikací
Příznaky časného autoimunitního onemocnění jsou často naprosto stejné jako u běžného onemocnění, včetně: únavy, horečky, malátnosti, bolesti kloubů a vyrážky. Protože se příznaky liší podle postiženého místa, původce onemocnění a jedince, je obtížné správně diagnostikovat. Diagnostika obvykle začíná vyšetřením rodinné anamnézy pacienta z hlediska genetické predispozice. To se kombinuje s různými testy, protože žádný jednotlivý test nedokáže autoimunitní onemocnění identifikovat.
Antinukleární protilátky
Test používaný k identifikaci abnormálních bílkovin, známých jako antinukleární protilátky, které vznikají, když tělo napadá své vlastní tkáně. Může být pozitivní u několika poruch. Tento test je nejužitečnější pro diagnostiku systémového lupus erythematodes, protože má 95% pozitivitu.
Kompletní krevní obraz
Test, který měří úroveň zralosti, počet a velikost krevních buněk. Cílové buňky zahrnují: červené krvinky, bílé krvinky, hemoglobin, hematokrit a krevní destičky. Na základě zvýšeného nebo sníženého počtu těchto krvinek může jít o základní onemocnění; typicky se autoimunitní onemocnění projevuje nízkým počtem bílých krvinek (leukopenie). Pro stanovení správné diagnózy je nutné provést další vyšetření.
Doplňující testování
Test používaný k měření hladiny bílkoviny imunitního systému zvané komplement v krvi. Pokud je komplement nalezen v nízké hladině, může to znamenat onemocnění.
C-reaktivní protein
C-reaktivní protein, bílkovina vytvářená v játrech, se obecně zvyšuje při zánětu a může být vysoká u autoimunitních onemocnění.
Sedimentace erytrocytů
Tento test měří rychlost, jakou klesají krevní buňky pacienta ve zkumavce. Rychlejší klesání může ukazovat na zánět, který je častým příznakem autoimunitního onemocnění.
Pokud tyto testy svědčí o abnormalitách protilátek a zánětu, provedou se další testy k identifikaci přítomného autoimunitního onemocnění.
Jak se léčí autoimunitní onemocnění
Léčba závisí na typu a závažnosti onemocnění. Většina autoimunitních onemocnění je chronická a neexistuje žádný definitivní lék, ale příznaky lze léčbou zmírnit a kontrolovat.
Mezi standardní léčebné metody patří např:
vitamínové nebo hormonální doplňky v závislosti na tom, co tělu v důsledku onemocnění chybí (inzulín, vitamín B12, hormony štítné žlázy atd.)
transfuze krve, pokud je onemocnění spojeno s krví
fyzioterapie, pokud nemoc postihuje kosti, klouby nebo svaly
Tradiční možnosti léčby zahrnují imunosupresiva ke snížení imunitní reakce proti vlastním tkáním, jako např:
nesteroidní protizánětlivé léky (NSAID) ke snížení zánětu
glukokortikoidy ke snížení zánětu
chorobu modifikující antirevmatické léky (DMARDs) ke snížení poškozujících účinků na tkáně a orgány při zánětlivé autoimunitní reakci
Protože imunosupresiva oslabují celkovou imunitní odpověď, musí být úleva od příznaků vyvážena zachováním schopnosti pacienta bojovat s infekcemi, které mohou být potenciálně život ohrožující.
Netradiční léčba se zkoumá, vyvíjí a používá, zejména když tradiční léčba selže. Cílem těchto metod je buď zablokovat aktivaci patogenních buněk v těle, nebo změnit dráhu, která tyto buňky přirozeně potlačuje. Tyto léčebné postupy jsou pro pacienta méně toxické a mají specifičtější cíle. Mezi tyto možnosti patří např:
monoklonální protilátky, které lze použít k blokování prozánětlivých cytokinů
antigenně specifická imunoterapie, která umožňuje imunitním buňkám specificky cílit na abnormální buňky, které způsobují autoimunitní onemocnění
kostimulační blokáda, která blokuje dráhu vedoucí k autoimunitní odpovědi
léčba regulačními T-lymfocyty, která využívá tento speciální typ T-lymfocytů k potlačení autoimunitní odpovědi
Autoimunitní choroby a střeva
Studie v uznávaných lékařských časopisech naznačují, že děravé střevo je příčinou autoimunitních onemocnění, jako je lupus a revmatoidní artritida, a mnoha dalších různých zdravotních problémů včetně alergií, autismu, deprese, ekzémů, lupénky, metabolického syndromu a možná i mnoha dalších onemocnění, která jsou nyní poprvé považována za autoimunitní choroby.
Stále více vědců a lékařů se přiklání k myšlence, že děravé střevo může představovat jednotící teorii pro většinu autoimunitních onemocnění. Za normálních okolností má tělo systém kontrolních mechanismů, které udržují nadměrnou aktivitu protilátek na uzdě. Hlavním hráčem v této rovnováze je mikrobiom. Kritické složky našeho střevního společenství však chybí.
Skupina vědců zjistila, že Bacteroides fragilis, kmen bakterií, který se vyskytuje u 70 až 80% lidí, pomáhá imunitnímu systému udržovat rovnováhu tím, že podporuje protizánětlivé funkce. Ve studiích na zvířatech vědci prokázali, že pokud je B. fragilis přítomna, funguje v podstatě jako rozhodčí a pomáhá obnovit klidnou rovnováhu mezi prozánětlivými a protizánětlivými imunitními buňkami. B. fragilis je bohužel jedním z bakteriálních kmenů, které se v nedávné historii staly ohroženými, což podle vědců přímo souvisí s naším rychlým nárůstem autoimunitních onemocnění.
Zní to děsivě - ale je to tak. Ale existuje naděje. Nyní, když začínáme chápat zdroj utrpení tolika lidí s autoimunitními chorobami, máme příležitost ho zastavit a zároveň výrazně zlepšit zdraví a délku života celé naší země. A vše začíná uzdravením střev.
Nyní, když je autoimunita na vzestupu, se nezdá, že by všichni měli autoimunitní onemocnění - zatím! - A to je skvělá zpráva. Pokud se nám podaří zjistit, proč někteří lidé onemocní a jiní ne, můžeme řešit autoimunitu u zdroje.
Jedním z charakteristických rysů děravého střeva a autoimunitních onemocnění je jejich progresivní charakter. Děravé střevo obvykle začíná jako celkový zánět střeva, ale časem přechází v malabsorpci živin a citlivost na potraviny nebo jiné chemické látky. Jedním ze způsobů, jak zahájit proces uzdravení, je odstranit potraviny a faktory, které střeva poškozují, nahradit je léčivými potravinami, opravit je pomocí specifických doplňků stravy a obnovit rovnováhu pomocí probiotik.
Proč autoimunitní onemocnění vznikají
Příčina vzniku autoimunitních onemocnění není známa. Některá autoimunitní onemocnění, například lupus, se vyskytují v rodinách a některé případy mohou být vyvolány infekcemi nebo jinými faktory prostředí.
Genetika
Autoimunitní onemocnění jsou stavy, při kterých lidský imunitní systém napadá zdravé lidské tkáně v těle. Přesné geny zodpovědné za vznik jednotlivých autoimunitních onemocnění nebyly nalezeny. Bylo však použito několik experimentálních metod, jako je například celogenomové asociační skenování, k identifikaci určitých genetických rizikových variant, které mohou, ale nemusí být za onemocnění zodpovědné. Výzkum skenování genomu a analýza dědičnosti rodinných znaků umožnily vědcům lépe pochopit etiologii autoimunitních onemocnění, jako je diabetes 1. typu a revmatoidní artritida.
Faktory prostředí
Bylo zjištěno, že řada faktorů životního prostředí hraje buď přímou roli při vzniku mnoha autoimunitních onemocnění, nebo je jejich katalyzátorem. Současné studie "ukazují", že až 70% autoimunitních onemocnění je pravděpodobně způsobeno environmentálními faktory, mezi které patří: chemické látky, infekce, strava a střevní dysbióza. Jako nejpravděpodobnější teorie vzniku autoimunitního onemocnění byl označen jediný soubor kroků, ale definitivní důkaz zatím neexistuje.
Chemické látky se mohou nacházet přímo v životním prostředí nebo ve formě léků, včetně: hydrazinů, barev na vlasy, trichlorethylenu, tartrazinů, nebezpečných odpadů a průmyslových emisí.
UV záření bylo označeno za možnou příčinu vzniku autoimunitního onemocnění dermatomyozitidy, expozice pesticidům se podílí na vzniku revmatoidní artritidy a vitamin D je považován za klíčový v prevenci poruch imunitního systému u starší populace. Infekční látky se považují za aktivátory T buněk, což je krok potřebný k aktivaci autoimunitních onemocnění. Tyto mechanismy jsou relativně neznámé, ale jsou jednou ze současných alternativních teorií pro vysvětlení autoimunitních onemocnění vyvolaných infekcí, jako je Guillain-Barreův syndrom a revmatická horečka.
Hmotnost
Nadváha nebo obezita zvyšuje riziko vzniku revmatoidní artritidy nebo psoriatické artritidy. Může to být způsobeno tím, že vyšší hmotnost vytváří větší tlak na klouby nebo že tuková tkáň produkuje látky, které podporují zánět.
Kouření
Výzkumy spojují kouření s řadou autoimunitních onemocnění, včetně lupusu, revmatoidní artritidy, hypertyreózy a roztroušené sklerózy.
Pohlaví
Ženy ve věku 15 až 44 let mají větší pravděpodobnost, že onemocní autoimunitním onemocněním, než muži.
Etnická příslušnost
Některá autoimunitní onemocnění se častěji vyskytují u lidí z určitých skupin. Například u bělochů je vyšší pravděpodobnost vzniku autoimunitního svalového onemocnění, zatímco lupus je častější u Afroameričanů, Hispánců nebo Latinoameričanů.
Strava
Strava a živiny mohou ovlivnit riziko a závažnost autoimunitního onemocnění.
zdroj: medlineplus.gov, draxe.com, webmd.com, en.wikipedia.org, healthline.com
zdroj obrázku: creative-diagnostics.com, wsj.com, littletogreatscientists.com